TFOS DEWS II - Diagnostische Methodik
James S. Wolffsohn, FCOptom, PhD1,'Correspondence information about the author FCOptom, PhD James S. WolffsohnEmail the author FCOptom, PhD James S. Wolffsohn, Reiko Arita, MD, PhD, Robin Chalmers, OD, Ali Djalilian, MD, Murat Dogru, MD, PhD, Kathy Dumbleton, MCOptom, PhD, Preeya K. Gupta, MD, Paul Karpecki, OD, Sihem Lazreg, MD, Heiko Pult, MSc (Optom), PhD, Benjamin D. Sullivan, PhD, Alan Tomlinson, FCOptom, DSc, Louis Tong, FRCS, PhD, Edoardo Villani, MD, Kyung Chul Yoon, MD, PhD, Lyndon Jones, FCOptom, PhD, Jennifer P. Craig, MCOptom, PhD
German translation sponsored by Allergan
Der TFOS DEWS II-Unterausschuss für diagnostische Methodik hat die Evidenz für Tests zur Quantifizierung von Patientensymptomen, Sehstörungen, Tränenfilmstabilität, Osmolarität, Tränenvolumen, Schädigung der Augenoberfläche, Entzündung der Augenoberfläche und Augenlidauffälligkeiten (z. B. MGD) untersucht und eine Empfehlung für die wichtigsten diagnostischen Tests und Techniken ausgesprochen. Zwar wurden viele diagnostische Tests für das Trockene Auge vorgeschlagen, ihre Sensitivität und Spezifität sind jedoch stark von den Einschlusskriterien und der Schwere des Trockenen Auges in der untersuchten Gruppe und Population abhängig. Der Unterausschuss hat die folgenden Empfehlungen ausgesprochen, um die beste verfügbare Evidenz für die Diagnose und Subtypisierung des Trockenen Auges im klinischen Rahmen darzustellen. Die Auswahlprinzipien waren: Diagnostisches Potential, Minimalinvasivität, Objektivität und klinische Anwendbarkeit.
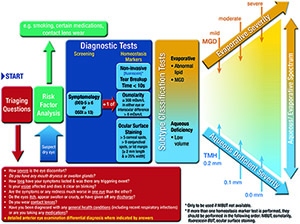
Abb. 5. Empfohlener diagnostischer Ansatz für das Trockene Auge. Eine vollständige Beschreibung dieser Abbildung finden Sie im Originalbericht [11].
Die empfohlenen Tests für die Diagnose des Trockenen Auges und die Beurteilung des Schweregrads sind in Abb. 5 dargestellt. Vor der Diagnose ist es wichtig, durch eine Reihe von selektiven Fragen, Erkrankungen auszuschließen, die ein Trockenes Auge imitieren können (Abb. 5). Solche Erkrankungen und deren Unterscheidungsmerkmale sind im Bericht dargestellt. Danach ist der Dry Eye Questionnaire-5 (DEQ-5) oder der Ocular Surface Disease Index (OSDI) abzufragen, um festzustellen, ob bei einem Patienten eventuell ein Trockenes Auge vorliegt. Ein positives Ergebnis bei einem dieser Fragebögen sollte dann eine eingehendere Untersuchung auf klinische Zeichen des Trockenen Auges nach sich ziehen. Das Vorliegen eines der drei spezifizierten, objektiven Zeichen: reduzierte nicht-invasive Tränenfilmaufreißzeit (non invasive Break Up Time, NIBUT), erhöhte oder inter-okuläre Differenz der Osmolarität oder Anfärbung der Augenoberfläche (Hornhaut, Bindehaut und Lidrand) an einem Auge wird als repräsentativ für eine gestörte Homöostase angesehen, und bestätigt die Diagnose eines Trockenen Auges. Weist ein Patient Symptome auf und der Untersucher hat keinen Zugang zu all diesen Tests, ist eine Diagnose basierend auf einem positiven Ergebnis eines anderen Tests immer noch möglich, allerdings kann, wenn die verfügbaren Homöostasemarker negativ sind, eine Überweisung zur weiteren Bestätigung erforderlich sein. Eine Anleitung, wie und in welcher Reihenfolge diese Tests durchzuführen sind, ist im Bericht enthalten, und Videos sind auf der TFOS-Website (www.tearfilm.org) verfügbar.
Wurde auf Grundlage eines positiven Ergebnisses eines der Fragebögen und eines oder mehrerer positiver Ergebnisse der Homöostasemarker das Vorliegen eines Trockenen Auges bestätigt, sollten weitere Subtypen-Klassifikationstests wie z. B. Meibographie, Lipid-Interferometrie und Messung des Tränenvolumens durchgeführt werden, um festzustellen: 1) wo das Trockene Auge im Spektrum zwischen hyposekretorischen- und evaporativen Trockenem Auge einzuordenen ist, und 2) wie schwer das Trockene Auge ausgeprägt ist, um entsprechend behandeln zu können.